von Mag. pharm. Susanne Lesch
Inhalt
- Wozu schlafen wir?
- Was ist der Schlafrhythmus?
- Welche Schlafstörungen gibt es?
- Was sind Gründe für Schlafstörungen?
- Warum treten Schlafstörungen bei Frauen häufiger auf?
- Wie wird eine Schlafstörung festgestellt?
- Welche Folgen können Schlafstörungen haben?
- Was kann man bei Schlafstörungen tun?
- Tipps bei Schlafstörungen – „Schlafhygiene“
Schlafstörungen gehören in den westlichen Ländern mittlerweile zu den am häufigsten genannten Gesundheitsproblemen und die Tendenz ist weiterhin steigend. So ist etwa ein Drittel der Bevölkerung von Einschlafproblemen und bereits die Hälfte von Durchschlafproblemen betroffen. Besorgniserregend ist, dass auch unter Jugendlichen Schlafprobleme immer häufiger zum Thema werden. Als Ursache hierfür wird mitunter der veränderte Medienkonsum angenommen, denn durch die verstärkte Nutzung von Handys und sozialen Medien wird die erforderliche Schlafdauer häufig nicht mehr erreicht.
Wir entwickeln uns in allen Altersklassen zu einer „schlaflosen Gesellschaft“ – und sollten etwas dagegen unternehmen.
Wozu schlafen wir?
Schlaf begleitet uns unser ganzes Leben lang. Es ist uns vielleicht nicht bewusst, aber etwa ein Drittel unseres Lebens verbringen wir schlafend! Daher die Frage: Wozu schlafen wir überhaupt? Und: Könnte man diese Zeit mit anderen Aktivitäten nicht viel besser nutzen?
Die Antwort lautet NEIN!
Schlafen ist für uns Menschen unverzichtbar! Die Wichtigkeit des Schlafes wird jedoch vielfach unterschätzt. Tatsache ist, dass in der Zeit, in der wir schlafen viele wichtige Prozesse im Körper ablaufen, die tagsüber nicht durchgeführt werden können:
- Der wichtigste Aspekt (sowie der einzige, der deutlich fühlbar ist) ist die Erholungsfunktion. Denn unsere Energiereserven werden durch das Schlafen wieder aufgefüllt.
- Während wir schlafen laufen Regenerations- und Reparaturprozesse in unserem Körper ab. Unbemerkte Schäden, besonders auf zellulärer Ebene, werden nachts repariert. Auch Wunden heilen schneller, während wir schlafen.
- Das Immunsystem wird während dem Schlafen gestärkt. Daten zeigen, dass schlafend eine deutlich höhere Ausschüttung an Immunzellen beobachtet wird.
- Außerdem wird Gelerntes im Gehirn abgespeichert und mit bestehenden Inhalten verknüpft. „Lernen im Schlaf“ ist also kein Mythos!
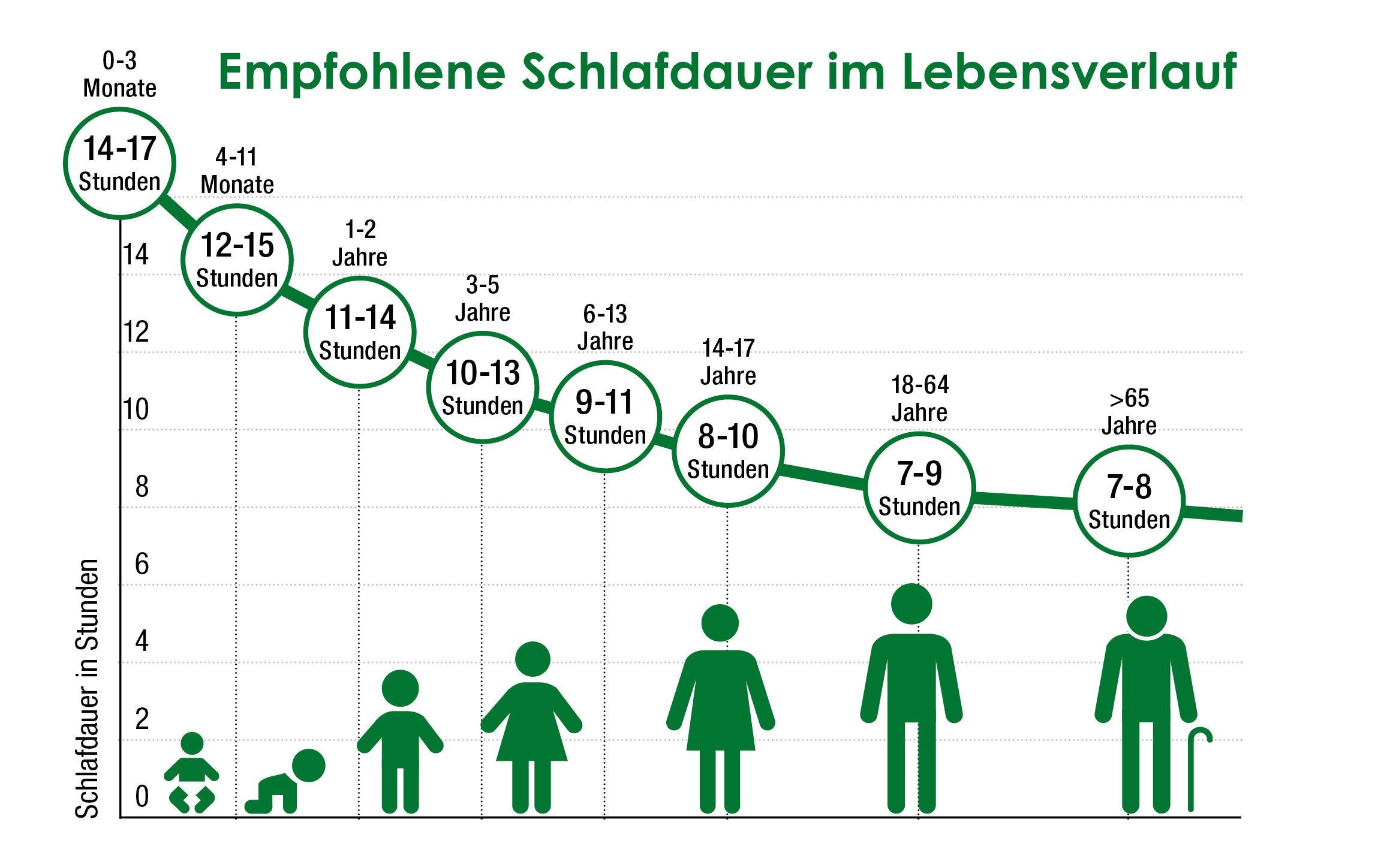
Wie viel Schlaf benötigen wir?
Diese Frage kann nicht exakt beantwortet werden, da individuelle Unterschiede je nach Geschlecht und Lebensphase bestehen. Die Weltgesundheitsorganisation (WHO) gibt an, dass ein gesunder Erwachsener zwischen 7 und 9 Stunden pro Tag schlafen sollte. Wohingegen Babys und Kleinkinder wesentlich mehr Schlaf benötigen, damit ihre Entwicklung problemlos ablaufen kann. Säuglinge schlafen demnach bis zu 17 Stunden täglich. Für Personen ab 65 Jahren ist die optimale Schlafdauer etwas geringer und wird mit 7 bis 8 Stunden angegeben.
WICHTIG: Auch wenn die Schlafdauer ausreichend ist, kann die Schlafqualität als unzureichend empfunden werden! In diesem Fall ist eine Abklärung durch den Arzt bzw. ein Aufenthalt im Schlaflabor erforderlich.
Es gilt: Weder zu wenig noch zu viel Schlaf ist gut für uns! Wenn man auf natürliche Weise wach wird, sollte man auch tatsächlich aufstehen. Schlaf darüber hinaus trägt meist nicht mehr zur Erholung bei.
|
Um welche Uhrzeit sollte man schlafen gehen?
Ebenso wie die optimale Schlafdauer ist auch die richtige Uhrzeit, um ins Bett zu gehen, individuell unterschiedlich. DIE perfekte Schlafenszeit gibt es somit nicht! Was es allerdings gibt, ist der sogenannte zirkadiane Rhythmus, nach dem sich unsere „innere Uhr“ ausrichtet. Hier gilt es, am besten nicht gegen die Müdigkeit anzukämpfen und stattdessen auf das Bauchgefühl oder die „innere Uhr“ zu hören und schlafen zu gehen, wenn es sich richtig anfühlt – wobei grundsätzlich natürlich eine regelmäßige Schlafenszeit essentiell ist. Mehr dazu im nächsten Abschnitt.
Diese „innere Uhr“ wird durch zwei Mechanismen gesteuert:
- Zum einen durch den Botenstoff Adenosin: Dieses Molekül erhöht tagsüber Schritt für Schritt den Schlafdruck bis dieser abends so hoch wird, dass sich Müdigkeit bemerkbar macht.
- Zum anderen wird durch den Wechsel von hell auf dunkel abends vom Körper mehr Melatonin (das „Schlafhormon“) produziert und man wird müde.
|
Was ist der Schlafrhythmus?
Für ein ausgeruhtes Erwachen am Morgen ist ein regelmäßiger Schlafrhythmus äußerst wichtig – man spricht hier auch von einer geregelten Schlafarchitektur. So sollten in der Nacht unbedingt folgende Phasen zyklisch durchlaufen werden:
- Einschlafphase (Stadium I)
Diese Phase ist der Übergang vom Wachzustand zum Schlafen. Schnelle Augenbewegungen und ein gezieltes Fixieren von Punkten sind hier nicht mehr möglich, aber die Muskelspannung ist noch aufrecht. Man kann es als „dösen“ bezeichnen, denn man schläft noch nicht, ist aber auch nicht mehr richtig wach. - Leichtschlafphase (Stadium II)
Die Muskelspannung und die Augenbewegungen nehmen in diesem Stadium weiter ab. Man bleibt aber relativ leicht weckbar. - Tiefe Schlaf Phase (Stadium III) und Tiefschlafphase (Stadium IV)
Die Muskelspannung sinkt noch weiter und es können keine Augenbewegungen mehr festgestellt werden. In dieser Phase ist man nur sehr schwer weckbar. Zu Beginn der Nacht sind die Tiefschlafphasen länger, wohingegen sie gegen Ende des Schlafs meist gar nicht mehr auftreten. - REM-Schlaf
REM steht für „rapid eye movement“ – das bedeutet „schnelle Augenbewegung“. In dieser Phase werden tatsächlich Bewegungen der Augen mit hoher Frequenz aufgezeichnet. Muskelspannung hingegen fehlt in diesem Stadium völlig. Da in dieser Phase das tagsüber Erlebte verarbeitet wird, bezeichnet man sie auch als „Traumphase“. Gegen Ende der Nacht wird dieser Abschnitt deutlich länger, daher kann man sich nach dem Erwachen meist noch an Träume erinnern.
Die beschriebenen 5 Schlafstadien durchlaufen wir pro Nacht 4-6-Mal. Ein solcher Zyklus dauert etwa 90 Minuten. Erwachsene verbringen ca. die Hälfte der Schlafzeit im Leichtschlaf und jeweils ein Viertel im Tief- und REM-Schlaf. Wichtig für unsere Schlafqualität ist, dass alle Schlafphasen besonders Tief- und REM-Schlafphasen ausreichend und koordiniert vorliegen.
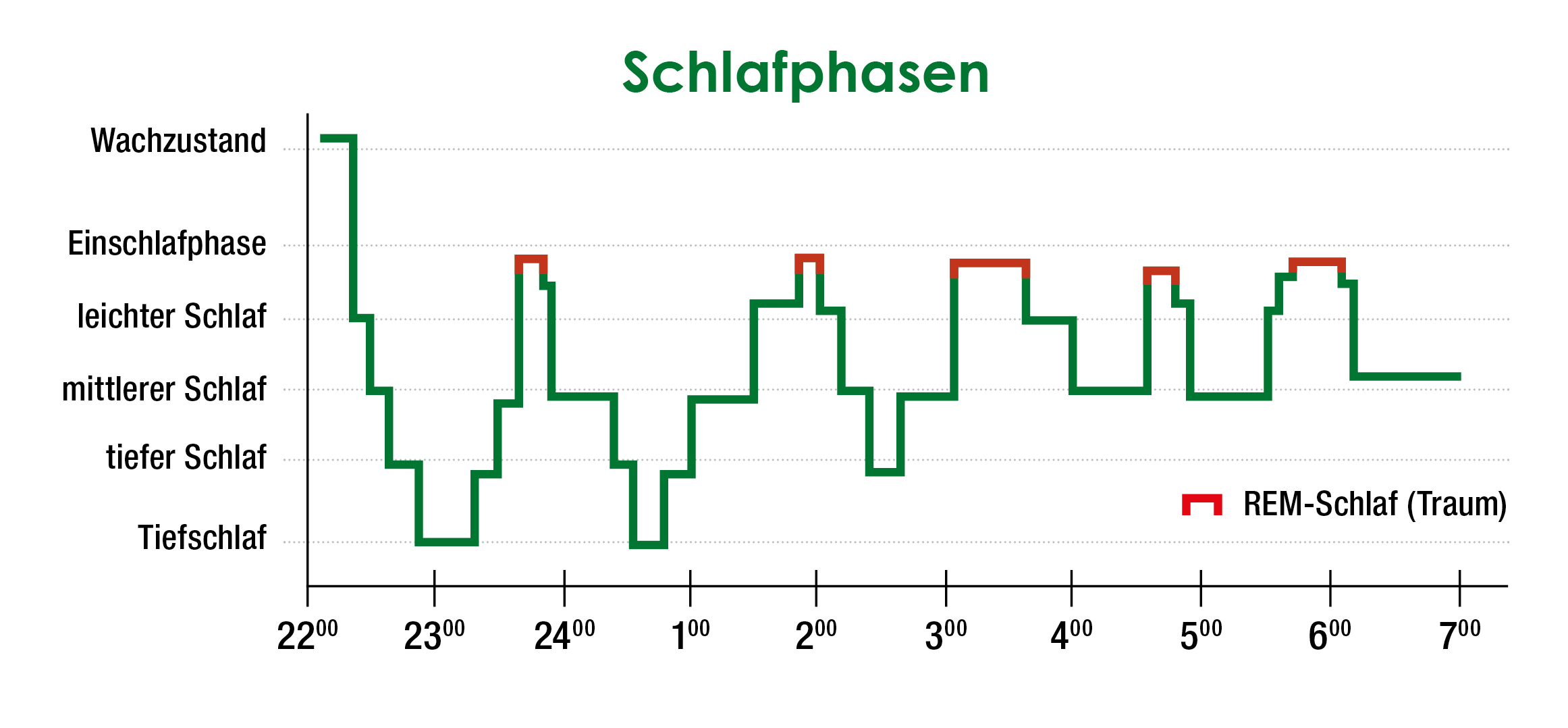
Achtung: Hin und wieder in der Nacht kurz aufzuwachen ist völlig normal, nehmen diese Wachphasen jedoch zu und dauert das Einschlafen danach mehr als eine halbe Stunde könnte es sich um eine Schlafstörung handeln.
|
Welche Schlafstörungen gibt es?
Schlafstörungen gehören mittlerweile zu den häufigsten Beschwerden in der Bevölkerung. Medizinisch betrachtet spricht man von einer behandlungsbedürftigen Schlafstörung, wenn diese mindestens dreimal die Woche über einen Zeitraum von einem Monat besteht und daraus eine nennenswerte Beeinträchtigung tagsüber entsteht. Im Einzelfall können Schlafstörungen jedoch auch von dieser Definition abweichen. Entscheidend ist neben der Häufigkeit und Dauer der Störung vor allem der Leidensdruck, der bei den Betroffenen erzeugt wird.
Es existieren sehr viele verschiedene Formen von Schlafstörungen, die allesamt durch einen Facharzt festgestellt werden müssen. Eine Möglichkeit, sein Schlafverhalten unter ärztlicher Aufsicht genauestens zu untersuchen, bieten sogenannte Schlaflabore wie sie es in einigen wenigen Spitälern in Österreich gibt – zum Beispiel in der Hansa Privatklinik in Graz. Die wichtigsten Formen werden hier zur Übersicht aufgelistet:
Dyssomnien – Schlafstörungen
Insomnie – Schlaflosigkeit / zu wenig Schlaf
Die am häufigsten auftretende Schlafstörung ist die sogenannte „Insomnie“ – diese wird auch als klassische Ein- oder Durchschlafstörung bezeichnet:
- Von einer Einschlafstörung spricht man, wenn dauerhaft mehr als eine halbe Stunde zum Einschlafen benötigt wird.
- Benötigt man nach einem nächtlichen Erwachen länger als eine halbe Stunde um wieder Einzuschlafen spricht man hingegen von einer Durchschlafstörung.
- In manchen Fällen kommt es zu vorzeitigem morgendlichem Erwachen, Betroffene können danach nicht mehr einschlafen.

Hypersomnie – zu viel Schlaf
Hypersomnie beschreibt ein krankhaft erhöhtes Schlafbedürfnis sowie eine übermäßige Tagesschläfrigkeit.
Häufig beurteilen betroffene Personen ihren Schlaf als positiv, da sie das nötige Schlafpensum erreichen. Während dem Schlaf kommt es jedoch zu nicht wahrnehmbaren Störungen, die die darauffolgende Tagesschläfrigkeit auslösen und so zu massiven Leistungseinbußen führen. Eine solche Störung kann allerdings nur im Schlaflabor eindeutig nachgewiesen werden.
Narkolepsie –Schlafattacken
Eine Sonderform der Hypersomnie ist die Narkolepsie. Aufgrund verminderter Aktivierung im Gehirn kommt es zu plötzlichen Schlafanfällen. Durch die unmittelbar nachlassende Körpermuskulatur sind Stürze häufig die Folge.
Schlafbezogene Atmungsstörungen – Schlafapnoesyndrom
Das Schlafapnoesyndrom ist durch immer wieder auftretende Atemstillstand-Phasen von über 10 Sekunden während des Schlafes charakterisiert.
Man unterscheidet zum einen die obstruktive Form (Schnarchen). Hier kommt es durch das Erschlaffen der Muskulatur zur Verlegung der oberen Atemwege. Wohingegen bei der zentralen Form ein Atemstillstand durch verminderte Aktivierung der Atemmuskulatur entsteht.
Zirkadiane Schlaf-Wach-Rhythmusstörungen
Durch Schichtarbeit kommt der biologische Schlaf-Wach-Rhythmus durcheinander, denn betroffene Personen müssen tagsüber schlafen, um in der Nacht leistungsfähig zu sein. Vielfach ist es auch so, dass die Schichtdienste tageweise wechseln, so ist der Körper noch schlechter dazu in der Lage, sich an die jeweilige Situation zu gewöhnen. In diesem Fall ist „Schlafhygiene“ besonders wichtig. Zusätzlich können sich pflanzliche Therapiemöglichkeiten sowie Melatonin unterstützend bei diesen Personen positiv auswirken.
Auch Langstreckenflüge bringen unsere „innere Uhr“ durcheinander und es entsteht der so genannte Jetlag. Durch die Verschiebung des Hell-Dunkel-Rhythmus am Zielort entstehen Schlafprobleme, welche mehrere Tage anhalten können. Je mehr Zeitzonen überwunden wurden, desto stärker ist der Effekt ausgeprägt. Interessant ist, dass eine Reise Richtung Westen (z. B. USA) als weniger belastend empfunden wird als Richtung Osten. Auch bei Jetlag kann Melatonin einen positiven Einfluss haben.
Parasomnien – Verhaltensauffälligkeiten im Schlaf
Diese Störungen treten im schlafenden Zustand auf, werden von den Betroffenen selbst meist nicht wahrgenommen und stören nicht zwingend die Erholungsfunktion. Parasomnien sollten nur dann behandelt werden, wenn diese zur Beeinträchtigung des Betroffenen führen oder gegebenenfalls eine Gefährdung darstellen können.
Albträume
Diese Störung tritt unter Parasomnien am häufigsten auf. Fast jeder Mensch erlebt im Laufe seines Lebens einen Albtraum. In diesen Träumen kommt es zu erschreckenden Erlebnissen, die zu einem plötzlichen Erwachen führen. Im Gegensatz zur Nachtangst kann man sich an das Geträumte in der Regel erinnern.
Nachtangst
Betroffene Personen haben Angst vor dem Dunkelwerden und schrecken im Schlaf plötzlich auf.
Schlafwandeln
Betroffene Personen werden mitten in der Nacht aktiv und gehen mit geöffneten Augen umher, ohne richtig wach zu sein. Am nächsten Morgen können sie sich selten daran erinnern.
Restless-Legs-Syndrom
Bei körperlicher Ruhe vor dem Einschlafen kommt es zu quälenden Empfindungen, wie Kribbeln oder Ziehen, in den Beinen. Diese Symptome verbessern sich durch Bewegung, diese wiederum erschwert aber das Einschlafen deutlich.
Schlafstörungen als Folge anderer Erkrankungen
In diesem Fall handelt es sich um sogenannte sekundäre Schlafstörungen. Demzufolge geht eine andere organische oder psychische Erkrankung der Schlafstörung voraus. Die häufigsten werden hier aufgelistet:
- Wenn chronische Schmerzen – zum Beispiel bei rheumatischen Erkrankungen – auftreten, leidet auch die Schlafqualität darunter und es entsteht ein Teufelskreis: Durch den schlechten Schlaf intensiviert sich das Schmerzempfinden und die Schlafproblematik nimmt immer weiter zu. Eine gezielte und ausreichende Schmerztherapie ist in diesem Fall äußerst wichtig.
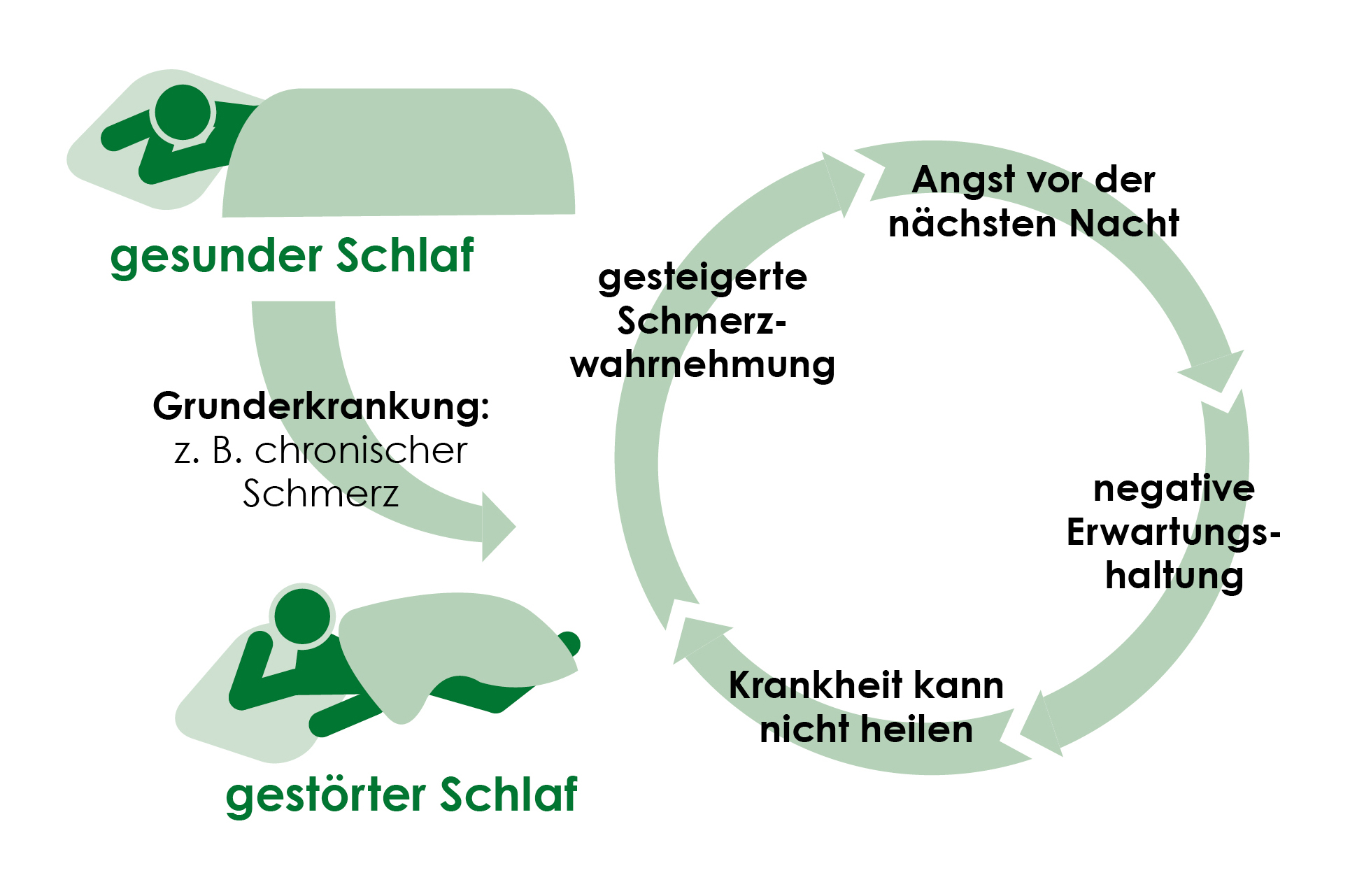
- Auch dauerhafte Kopfschmerzen wie z. B. bei Migräne können die Schlafqualität beeinträchtigen.
- Psychische Störungen wie eine Depression verursachen meist ein gestörtes Schlafverhalten. Es entsteht wiederum ein Teufelskreis: Beide Probleme verstärken sich durch die Verschlimmerung des jeweils anderen.
- Magen-Darm-Erkrankungen – am Beispiel eines Reflux (Sodbrennen) kommt es gerade im Liegen zu einem unerwünschten Rückfluss der Magensäure in die Speiseröhre. Dies verursacht Reizzustände sowie trockenen Husten, dadurch beeinträchtigt sich das Schlafverhalten.
- Herz- und Lungenerkrankungen wie beispielsweise chronisch obstruktive Lungenerkrankungen (COPD). Schlafstörungen entstehen bei COPD durch häufig wiederkehrende kleine Atempausen oder Hustenanfälle.
- Eine Blasenschwäche bzw. (bei Männern) eine gutartig vergrößerte Prostata kann zu häufigen Toilettengängen in der Nacht führen.
- Morbus Parkinson – hier verursachen die unkontrollierbaren Bewegungen die Schlafstörungen.
- Durch einen starken Juckreiz bei Hauterkrankungen wie z. B. Neurodermitis kann die Schlafqualität ebenso leiden. Die geeignete Pflege für die betroffenen Hautpartien ist hier besonders wichtig.
Was sind Gründe für Schlafstörungen?
Genauso vielgestaltig wie Schlafstörungen auftreten, sind auch deren zugrundeliegende Ursachen:
- Alter: Grundsätzlich kann eine Schlafstörung in jedem Alter auftreten, je älter man wird desto häufiger treten diese jedoch auf.
- Umwelteinflüsse wie Schichtarbeit, häufige Langstreckenreisen, Geräuschbelastung, zu hohe oder zu niedrige Temperaturen etc. können die Schlafqualität beeinträchtigen.
- Geschlecht: Schlafprobleme treten Daten zufolge häufiger bei Frauen auf. Mehr Infos dazu finden Sie im nächsten Kapitel.
- Verhaltensbedingte Faktoren: In diesem Zusammenhang gibt es viele verschiedene Dinge, die das Schlafverhalten beeinflussen können.
Beispiele dafür sind:- fehlende Schlafroutine
- unzureichende körperliche Belastung tagsüber
- zu späte Nahrungsaufnahme
- Stress
- Erbliche Vorbelastung
Daneben können Schlafstörungen auch durch Lebens- oder Genussmittel, sowie durch Medikamente hervorgerufen werden:
- Alkohol: Häufig wird behauptet, dass ein Glas Rotwein am Abend ein gutes „Schlafmittel“ sei. Zwar kann dies das Einschlafen manchmal sogar erleichtern, ABER als ein solches benutzt werden sollte es nicht. Tatsächlich ist es so, dass Alkohol die Tiefschlafphasen beeinträchtigt und die Schlafqualität darunter leidet.
- Stimulierende Substanzen wie Koffein haben zur Folge, dass der Schlaf oberflächlicher wird und man öfters in der Nacht erwacht. Dasselbe gilt auch für Nikotin. Daher nach Möglichkeit Kaffee ab dem späteren Nachmittag meiden.
- Antriebssteigernde Antidepressiva (z. B. SSRIs)
- Blutdruckmittel (z. B. beta-Blocker)
- Kortison
- Diuretika (z. B. Thiazide)
- Dopamin
Warum treten Schlafstörungen bei Frauen häufiger auf?
Daten zeigen, dass etwa jeder Zweite zumindest zeitweise an Schlafstörungen leidet. Sehr häufig betroffen sind jedoch insbesondere Frauen ab dem mittleren Lebensalter.
Das Schlafprofil bei Frauen zeigt häufig eine längere Tiefschlafzeit, eine längere Gesamtschlafdauer, sowie eine längere Einschlafdauer als bei Männern. Grundsätzlich sollte dies als erholsamer Schlaf empfunden werden, das ist jedoch häufig nicht der Fall. Vielfach ist dies auf hormonelle Veränderungen zurückzuführen:
- Besonders zu Beginn der Menstruation kann es zu Schlafschwierigkeiten kommen, die jedoch nur vorübergehend sind und meist schnell wieder abklingen.
- Während der Schwangerschaft ist das Schlafbedürfnis besonders im ersten Trimenon (1. bis 12. Schwangerschaftswoche) deutlich höher. Auch im dritten Trimenon (27. Schwangerschaftswoche bis Geburt) schlafen Frauen meist deutlich schlechter. Zum einen gibt es Hinweise, dass sich in dieser Phase das Schlafmuster verändert, so nimmt die Tiefschlafphase ab und man neigt zu häufigerem Erwachen in der Nacht. Zum anderen bereiten auch die Schlafposition, Bewegungen des Kindes im Bauch oder erhöhter Harndrang Probleme.
- Auch in den Wechseljahren treten bei Frauen vermehrt Schlafstörungen auf. Meist ist dies von den nächtlichen Schweißausbrüchen abzuleiten.
Wie wird eine Schlafstörung festgestellt?
Schlafprobleme treten zwar sehr häufig auf, aber es wird nicht gerne darüber gesprochen. Daher werden viele Personen nicht ausreichend therapiert. Eine frühe Erkennung kann jedoch von Bedeutung sein, um eine Chronifizierung zu verhindern.
Berichten Personen ausschließlich über das unspezifische Symptom „Müdigkeit“, muss es sich nicht zwingend um eine Schlafstörung handeln. Es bedarf daher einer genauen Anamnese, um den tatsächlichen Auslöser zu eruieren. Diese Anamnese sollte folgende Punkte beinhalten:
- Die familiäre, berufliche und soziale Situation muss erfragt werden.
- Mögliche Störungen oder Vorerkrankungen körperlicher oder psychischer Natur werden abgeklärt:
- Mikronährstoffmängel wie z. B. Eisen- oder Magnesiummangel
- Hormonell bedingte Ursachen wie z. B. bei einer Schilddrüsenunterfunktion
- Seelische Verstimmungszustände
- Zöliakie
- Niedriger Blutdruck
Sollte sich herausstellen, dass tatsächlich eine Schlafstörung im klassischen Sinne vorliegt, werden weitere Schritte in der Diagnosestellung getätigt:
- Eine schlafmedizinische Anamnese bildet die Basis in der Diagnostik für Schlafprobleme. Als Instrument dafür werden standardisierte Fragebögen herangezogen.
- Ein Schlaftagebuch dient als wichtige Informationsquelle, um etwaige Veränderungen oder Abweichungen des Schlafverhaltens festzuhalten. Dies kann als Grundlage für die Anamnese äußerst hilfreich sein. Im folgendem Link finden Sie eine Vorlage die dafür verwendet werden kann: Schlaftagebuch
- In einem Schlaflabor können verschiedenste Parameter wie Atemfluss, Sauerstoffsättigung etc. unter kontrollierten Bedingungen aufgezeichnet werden. So kann eine genaue Diagnose gestellt werden.
Welche Folgen können Schlafstörungen haben?
Bei dauerhaften Schlafproblemen kommt es aufgrund der fehlenden Erholung zu Konzentrationsstörungen, Leistungsabfall, Fehleranfälligkeit und Reizbarkeit. Diese sind als direkte Folgen des Schlafmangels einzustufen.
Studiendaten zeigen jedoch auch, dass chronischer Schlafmangel das Risiko für weitere Erkrankungen erhöht:
- Bei gesunden Personen beobachtet man schon nach kurzfristigem Schlafentzug erhebliche Veränderungen des Immunsystems. Daraus resultiert eine erhöhte Infektanfälligkeit.
- Durch chronisches Schlafdefizit kommt es zu einer verminderten Insulinausschüttung, sowie zu einer schlechteren Insulinwirkung. Die Entstehung eines Typ-II-Diabetes wird daher begünstigt.
- Außerdem wurde bei chronischem Schlafmangel ein erhöhtes Hungergefühl beobachtet. Die Entstehung von Übergewicht und wiederum auch von Typ-II-Diabetes wird begünstigt.
- Depressive Verstimmungszustände und andere psychische Störungen können sich durch chronische Schlafprobleme weiter verschlimmern.
- Die Gedächtnisleistung, sowie Lernprozesse werden durch Schlafdefizit gestört.
- Durch andauernde Schlafprobleme entsteht ein erhöhtes Risiko für Herz- und Kreislauferkrankungen wie z. B. Bluthochdruck.
- Aufgrund der verminderten Konzentration erhöht sich auch die Unfallhäufigkeit, beispielsweise im Straßenverkehr.
Was kann man bei Schlafstörungen tun?
Verhaltenstherapeutische Maßnahmen
Hierunter werden alle Verhaltensänderungen oder andere Maßnahmen zusammengefasst, die getroffen werden, um einen gesunden und erholsamen Schlaf zu ermöglichen. Dies betrifft insbesondere die Schlafumgebung sowie den täglichen Lebensrhythmus. Tipps dazu finden Sie im Folgekapitel.
Wichtig ist, dass man sich bestmöglich entspannen kann. Folgende Techniken können dafür angewendet werden:
- Autogenes Training
- Entspannungstechniken wie Meditation, Yoga oder Qigong
- Psychotherapeutische Betreuung
Medikamentöse Behandlung bei Schlafstörungen
Folgende Medikamentenklassen sind streng rezeptpflichtig und werden daher ausschließlich von einem Arzt verschrieben. Als Beispiele lassen sich folgende Substanzklassen nennen:
- Benzodiazepine – sie greifen an hemmenden Rezeptoren im Gehirn an und verursachen so die die dämpfende, angstlösende Wirkung.
- Nicht-Benzodiazepin-Hypnotika („Z-Substanzen“) – wie bei den Benzodiazepinen verursachen diese eine zentral dämpfende Wirkung.
- Antidepressiva mit schlaffördernder Komponente – die Botenstoffe Serotonin und/oder Noradrenalin werden beeinflusst und bei einigen Wirkstoffen dieser Substanzklasse entsteht dadurch ein schlafanstoßender Effekt.
- Antipsychotika sie blockieren vorwiegend Dopamin-Rezeptoren und kommen nur bei psychotischen Erkrankungen (z. B. Schizophrenie), die mit Schlafstörungen einhergehen, zum Einsatz.
Mögliche Optionen in der Selbstmedikation sind:
- Antihistaminika (ausgewählte Allergiepräparate) – einige dieser Präparate werden nicht mehr in ihrer klassischen Indikation (Allergien) eingesetzt. Es wird viel mehr die Hauptnebenwirkung (Schläfrigkeit) ausgenutzt und so als schlafförderndes Präparat verwendet.
- Melatonin – Hier handelt es sich um das selbst vom Körper gebildete Schlafhormon. Eine zusätzliche Zufuhr kann sich positiv auf das Schlafverhalten auswirken, besonders bei Jetlag oder Schichtarbeit.
- L-Tryptophan – es gehört zu den essentiellen Aminosäuren und ist unter anderem Ausgangsstoff für die Synthese von Serotonin und Melatonin. Wenn es in ausreichender Menge vorliegt kann die körpereigene Melatonin-Konzentration erhöht werden. Der Nachteil ist, dass große Mengen (im Grammbereich) davon benötigt werden.
- 5-Hydroxytryptophan (5-HTP) entsteht aus L-Tryptophan und ist auch in der Pflanze Griffonia enthalten. Der große Vorteil: Wesentlich geringere Mengen (etwa 50-100 mg) müssen zugeführt werden.
Pflanzliche Mittel bei Schlafstörungen
Anforderungen an ein ideales Schlafmittel:
- Es darf die natürliche Schlafarchitektur nicht verändern.
- Es darf keine negativen Nachwirkungen am nächsten Morgen, den sogenannten „Hangover-Effekt“, hervorrufen.
- Es darf auch bei längerer Anwendung nicht an Wirksamkeit verlieren.
- Es darf sich nicht im Körper anreichern.
DAS Schlafmittel gibt es bisher noch nicht. Die oben genannten Eigenschaften werden jedoch besonders gut von Pflanzen abgedeckt:
- Baldrian (Valeriana officinalis) – Bei Baldrian handelt es sich um die am besten untersuchte Pflanze bei Schlafproblemen. Er erhöht die Schlafbereitschaft und verbessert die Schlafqualität.
- Hopfen (Humulus lupulus) – Hopfen hat schlaffördernde Eigenschaften und sorgt vor allem durch die Bittersäuren sowie den Inhaltsstoff Xanthohumol für einen ruhigeren Schlaf. Er wird häufig in Kombination mit Baldrian eingesetzt, da sich die Einzelwirkung beider Pflanzen noch weiter verstärkt.
- Melisse (Melissa officinalis) – Melisse wird aufgrund der beruhigenden Eigenschaften bei nervös bedingten Einschlafstörungen eingesetzt. Auch hier sind Kombinationen mit anderen Pflanzen von Vorteil, so kann die bestmögliche Wirkung erzielt werden.
Es gibt noch weitere pflanzliche Möglichkeiten auf diesem Sektor. Diese haben jedoch keine direkte schlafanstoßende Wirkung:
- Passionsblume (Passiflora incarnata) – An sich wird die Passionsblume bei nervösen Unruhezuständen aufgrund ihrer angstlösenden Eigenschaften eingesetzt. Daher ist ein Einsatz bei nervös bedingten Schlafproblemen ebenso möglich. Sie wird vorwiegend in Kombination mit anderen Pflanzen wie z. B. Baldrian, Melisse oder Hopfen angewendet.
- Lavendel (Lavandula angustifolia) – Aufgrund angstlösender Eigenschaften kann Lavendel ebenso bei Schlafproblemen eine Verbesserung bringen.
- Johanniskraut (Hypericum perforatum) – An sich wird Johanniskraut bei depressiven Verstimmungszuständen angewendet. Da Schlafprobleme häufig mit solchen einhergehen, kann Johanniskraut unterstützend eingesetzt werden.
Tipps bei Schlafstörungen – „Schlafhygiene“
- Ein Schlafritual angewöhnen. Dieses sollte nach Möglichkeit jeden Tag gleich ablaufen. (z. B. zwei Stunden vor dem Schlafengehen lüften, dann ein entspannendes Getränk wie Honigmilch trinken und schließlich ein paar Seiten in einem nicht zu aufwühlenden Buch lesen)
- „Wer unbedingt schlafen will bleibt wach!“ – Bei nicht eintretendem Schlaf, am besten nochmal aufstehen und z. B. bügeln, dann wird man bestimmt müde. ?
- Nur dann zu Bett gehen, wenn man wirklich müde ist!
- Keine Schläfchen bzw. Powernaps tagsüber, besonders wenn man am Abend Probleme mit dem Einschlafen hat.
- Nicht dauernd auf den Wecker bzw. noch schlimmer auf das Handy schauen, um die Uhrzeit abzulesen – dies führt zu innerem Stress, der das Einschlafen nur noch erschwert.
- Das Handy generell aus dem Schlafzimmer verbannen – sein blaues Licht wirkt sich negativ auf den Melatoninspiegel aus.
- Mögliche Lichtquellen aus dem Schlafzimmer beseitigen (z. B. Steckerleiste).
- Schwere Mahlzeiten vor dem Schlafen gehen vermeiden.
- Kein Essen oder Fernsehen im Bett, hier sollte ausschließlich geschlafen werden.
- Zu spät am Abend keine großen Flüssigkeitsmengen aufnehmen.
- Auf eine angenehme Zimmertemperatur achten – im Schlafzimmer sollte die Temperatur etwas kühler sein als in den Wohnräumen.
- Tagsüber auf regelmäßige Bewegung achten. Jedoch sollten keine anstrengenden sportlichen Einheiten direkt vor dem zu Bett gehen durchgeführt werden, denn das regt den Körperkreislauf an. Ideal ist regelmäßiger Morgensport.
Weiterführende Links:
Interessant für Sie

Dr. Böhm® Ein- und Durchschlaf akut
Dragees mit Xanthohumol aus Hopfen, Melatonin und Baldrian

Dr. Böhm® Ein- und Durchschlaf Dragees
mit Baldrian, Passionsblume und Melisse

Dr. Böhm® Passionsblume 425 mg Dragees
Beruhigt rasch bei Stress und Überlastung
Weitere Beiträge zu diesem Thema

Schwanger werden trotz unregelmäßigem Zyklus?
Die Zeit, in der man versucht schwanger zu...

Was ist die beste Omega-3-Quelle?
Omega-3-Fettsäuren haben einen umfassenden gesundheitlichen Nutzen – vor...

„Natürliche Antibiotika“ bei Blasenentzündung
Brennen beim Wasserlassen oder häufigem Harndrang ist für...